Diabetes: sede excessiva, fome e visão embaçada são sintomas da doença

O diabetes é caracterizado pelo excesso de açúcar no sangue, e aumenta o risco de problemas cardíacos, sexuais e nos rins. Veja as causas, sintomas e tratamentos da doença
O diabetes mellitus é uma doença do metabolismo que tem como principal característica o excesso de glicose no sangue. A glicose é um tipo de açúcar, produzido a partir dos alimentos que a gente ingere, e nossa principal fonte de energia.
O diabetes pode ter duas causas diferentes: nos pacientes com diabetes tipo 1, o organismo deixa de produzir insulina, o hormônio que leva a glicose para dentro das células, para que o açúcar seja usado como combustível. Já em pacientes com diabetes tipo 2, o organismo não produz quantidade suficiente de insulina ou não consegue empregar o hormônio produzida de forma adequada.
Veja também:
- Só 1 em cada 4 brasileiros acha o diabetes grave.
- Quais alimentos ajudam a controlar o diabetes?
- Quem tem diabetes pode fazer qualquer tipo de exercício?
História
Os primeiros registros de uma doença com sintomas semelhantes aos do diabetes têm mais de 3.000 anos. Um papiro do Antigo Egito menciona uma condição que causa emagrecimento, sede contínua e aumento da frequência urinária. Por volta do ano 500 a.C., um dos pais da medicina tradicional indiana, a Ayurveda, relatou que havia dois diferentes tipos de diabetes: um diagnosticado em jovens, e mais perigoso, e outro típico de adultos obesos.
Os gregos antigos foram os primeiros a utilizar o termo ?diabetes?, referente à passagem de líquido pelo corpo. A palavra ?mellitus?, que em latim significa ?mel?, foi adicionada mais tarde, pela constatação de que a urina dos pacientes atraía formigas e abelhas. Em 1775, um químico britânico identificou a substância açucarada, presente na urina, como sendo glicose. Só no fim do século 19 é que os cientistas descobriram que a doença tinha relação com uma substância química produzida pelo pâncreas, a insulina. Por volta de 1920, finalmente foi possível produzir esse hormônio em massa, o que revolucionou a vida dos pacientes.
Prevalência
Segundo um relatório da Federação Internacional do Diabetes, publicado em 2017, a doença hoje afeta mais de 420 milhões de pessoas em todo o mundo. A tendência é que, em 2045, esse número seja quase 50% maior. No Brasil, aproximadamente 8% da população têm diabetes, uma proporção que varia de acordo a faixa etária. Após os 65 anos, por exemplo, essa prevalência é estimada em 19% e exige cuidados especiais e atenção redobrada.
De acordo com a Sociedade Brasileira de Diabetes, cerca de 40% dos adultos com a condição ainda não receberam o diagnóstico. Isso é preocupante: períodos prolongados de hiperglicemia (excesso de açúcar no sangue) podem danificar órgãos, nervos e vasos sanguíneos de maneira irreversível.

Sintomas de diabetes
Os sinais mais comuns, associados ao excesso de açúcar no sangue, são:
- Sede excessiva
- Fome excessiva
- Aumento da frequência urinária
- Infecções frequentes (como de bexiga ou pele)
- Fadiga
- Visão turva
- Perda de sensibilidade ou formigamento nos pés ou nas mãos
- Feridas que demoram muito para cicatrizar
- Perda de peso sem razão aparente
No diabetes tipo 1, as manifestações surgem rápido. Já no tipo 2 a evolução pode levar anos. Muitas vezes não há sintomas ou eles são tão leves que a pessoa só descobre a doença quando já existe alguma complicação.
Diagnóstico

A dosagem do nível de glicose no sangue (glicemia) é feita com uma simples gota de sangue. O resultado desse exame é considerado normal, hoje em dia, quando está abaixo ou igual 99 mg/dl na dosagem feita em jejum de oito horas.
Quando o resultado varia de 100 a 125 mg/dl, significa que a glicemia está alterada e que o paciente pode ter pré-diabetes. Nesse caso, é preciso fazer um teste oral de tolerância à glicose, também conhecido como curva glicêmica —o paciente bebe uma solução açucarada e repete a coleta de sangue de meia em meia hora, ou só após duas horas. Outro exame de sangue que tem sido usado no diagnóstico e no controle do diabetes é a hemoglobina glicada (HbA1c), uma média que reflete os níveis glicêmicos dos últimos três ou quatro meses e independe do jejum.
Vale lembrar que o pré-diabetes não é uma doença, e sim um estado que indica o risco potencial de diabetes. A partir desse diagnóstico, o paciente deve cuidar da dieta, do peso e fazer exercícios físicos para que o quadro seja revertido. Quando o pré-diabetes acompanha outros fatores de risco, como obesidade abdominal, resistência à insulina, hipertensão, colesterol e triglicérides alto, é comum dizer que o paciente tem síndrome metabólica.
Nas gestantes, é recomendável realizar uma dosagem de glicemia em jejum na primeira consulta pré-natal. Se o resultado for normal, o teste oral de tolerância à glicose deve ser realizado entre a 24ª e a 28ª semana de gravidez.
Confira todos os valores de referência do diabetes, em resumo, de acordo com a diretriz mais recente da Sociedade Brasileira de Diabetes:
Pré-diabetes
- Glicemia em jejum de 100 mg/dl a 125 mg/dl
- Glicemia em teste oral de tolerância à glicose (2 horas após 75 g) de 140 mg/dl a 199mg/dl
- Hemoglobina A1c de 5,7% a 6,4%
Diabetes
- Glicemia de jejum igual ou superior a 126 mg/dl
- Glicemia em teste oral de tolerância à glicose (2 horas após 75g) superior a 200 mg/dl
- Hemoglobina A1c igual ou superior a 6,5%
O diagnóstico de diabetes deve ser confirmado pela repetição da glicemia de jejum em outro dia, já que há alguns fatores capazes de interferir no nível de glicose, a não ser que o resultado acompanhe sintomas claros do diabetes.
Os diferentes tipos de diabetes
O diabetes tem denominações distintas de acordo com a origem (etiologia) da doença:
Diabetes tipo 1 Representa cerca de 10% dos casos, é provocado por um processo autoimune —o organismo confunde alguma estrutura própria como um agente invasor, e ativa seu sistema de defesa para acabar com ela. Nos pacientes com esse tipo, o sistema imunológico ataca as células beta, no pâncreas, responsáveis pela produção de insulina.
Diabetes tipo 2 Na maioria dos casos (cerca de 90% dos pacientes), o corpo não consegue utilizar adequadamente o hormônio que metaboliza a glicose, condição chamada de resistência à insulina, ou essa substância não é produzida em quantidade suficiente para manter o nível de glicose dentro da normalidade. Apesar de ser mais frequente em adultos a partir dos 40 anos de idade, o número de adolescentes e até crianças diagnosticadas com diabetes tipo 2 aumentou, nas últimas décadas, à medida em que a população tornou-se mais obesa.
Diabetes gestacional É o quadro de hiperglicemia que pode se manifestar na gravidez, em geral no terceiro trimestre, e que quase sempre desaparece após o parto. A placenta produz alguns hormônios que resistem à insulina e, para piorar, o crescimento do feto também aumenta a demanda pela substância. Esse é um dos motivos pelos quais as gestantes são orientadas a praticar exercícios, ter uma dieta saudável e fazer exames de glicose. Estudos mostram que a prevalência do diabetes gestacional no Brasil varia de 2,5% a 7%. Mulheres que desenvolvem o quadro na gravidez são mais propensas a ter diabetes tipo 2 mais tarde.
Existem outros tipos de diabetes?
Dependendo dos resultados laboratoriais, que podem, ou não, acusar a presença de determinados autoanticorpos (essas células de defesa que atacam o próprio organismo), pode-se dizer que uma pessoa tem diabetes tipo 1A (autoimune) ou 1B (idiopático, ou seja, de causa desconhecida), sendo este último mais raro. Em geral, as células beta são destruídas rápido na infância, mas pode ocorrer lentamente, sendo referida como diabetes autoimune latente do adulto (ou LADA, na sigla em inglês).
Na maioria dos casos, o diabetes tipo 1 e tipo 2 são considerados poligênicos, ou seja, são associados a alterações em diversos genes. Mas existe um tipo de diabetes chamado de monogênico (MODY, na sigla em inglês), pois é resultante de mutação em apenas um gene. Existem diferentes tipos de MODY conhecidos.
Ainda existem outros tipos de diabetes com causas específicas: o decorrente de doenças pancreáticas (também chamado por alguns especialistas de tipo 3c), como pancreatite, tumores, fibrose cística e hemocromatose. Quando o diabetes aparece de repente no adulto, sem que exames prévios tenham indicado alterações na glicemia, é aconselhável solicitar outros testes para descartar o câncer de pâncreas.
Um estudo recente, publicado na revista médica The Lancet Diabetes & Endocrinology, realizado por pesquisadores da Universidade de Lund (Suécia), sugere que existem, na verdade, cinco grandes grupos de diabetes, e não apenas dois. Cada um deles teria características específicas, e a equipe defende que uma nova terminologia facilitaria a escolha dos tratamentos mais adequados. No entanto, ainda são necessárias mais pesquisas para justificar mudanças na forma de nomear a doença.
Quais as causas e como prevenir o diabetes
Não se sabe com certeza quais os fatores de risco para desenvolver o diabetes tipo 1, mas a genética exerce um papel importante. Ter um parente próximo com a doença aumenta a probabilidade de apresentar o problema. A maior parte dos casos é diagnosticada na infância ou na adolescência, mas também pode acontecer de um adulto descobrir a condição (LADA). De qualquer forma, não há como evitar esse tipo de diabetes.
No diabetes tipo 2 a genética também está envolvida, mas existem fatores de risco relativos ao estilo de vida que são evitáveis: pressão alta, colesterol e triglicérides elevados, sobrepeso e obesidade (principalmente a abdominal) são os principais deles. Algumas doenças também podem resultar nesse tipo de diabetes, como síndrome dos ovários policísticos, doença renal e apneia do sono, entre outras.
O diabetes ainda pode aparecer em decorrência do uso de certos medicamentos (como glicocorticoides e antipsicóticos, por exemplo) ou de quimioterapia. Vale mencionar que algumas síndromes, doenças autoimunes e disfunções endócrinas também podem estar associadas à doença, como a fibrose cística e o hipotireoidismo.
Comer muito açúcar causa diabetes?
Não é bem assim. O açúcar em excesso contribui para o excesso de peso, que é um fator de risco para o diabetes tipo 2. Estudos também têm indicado que o consumo excessivo de bebidas açucaradas, como sucos industrializados e refrigerantes, aumenta consideravelmente o risco de desenvolver a condição.
E o açúcar é proibido para quem tem diabetes?
Isso também não é verdade. O açúcar pode ser consumido desde que a quantidade de carboidratos seja computada, assim como é feito com outros alimentos. Com o controle adequado da doença, é possível abrir exceções em ocasiões especiais e consumir doces comuns, seguindo as recomendações do nutricionista. Ninguém precisa abrir mão de eventos sociais que envolvem comida por causa do diabetes.
Tratamentos
O paciente precisa ser tratado por uma equipe multidisciplinar, com endocrinologista, nutricionista, educador físico, psicólogo e outros especialistas. No início, há muita informação para ser assimilada, por isso é comum ouvirmos falar na educação em diabetes. Aos poucos, o gerenciamento do nível de glicose vira rotina. O principal objetivo é que a glicemia em jejum fique em torno de 100 mg/dl em jejum, e em 140 mg/dl duas horas após a refeição. Esse controle é feito por um aparelho chamado glicosímetro.
Planejamento alimentar: O primeiro passo após o diagnóstico é consultar uma nutricionista, que vai elaborar um plano com base nas necessidades e preferências de cada paciente. O consumo de carboidratos, inclusive aqueles presentes em frutas, legumes e cereais saudáveis, deve ser controlado, e deve-se dar preferência a itens com baixo índice glicêmico, ou seja, que não geram um pico de glicose no sangue. Nem todos os produtos diet são saudáveis para o paciente, e eles não podem ser usados à vontade. Tabelas nutricionais de alimentos e aplicativos de celular têm sido muito úteis para o controle dos carboidratos e registro das medições de glicemia, que devem ser mostradas para o médico nas consultas.
Atividade física: Realizar exercícios funciona como remédio para o diabetes, porque faz com que a glicose seja melhor aproveitada pelos músculos. As atividades aeróbicas (caminhada, corrida, natação e ciclismo) também ajudam a reduzir a gordura visceral, bastante associada à doença, e o peso. Tudo isso ajuda no controle da glicemia e na prevenção de complicações comuns, como doenças cardiovasculares e depressão. O paciente deve escolher a atividade que mais lhe agrada, e o acompanhamento por um profissional de educação física é fundamental. Exageros podem causar hipoglicemia.
Insulinoterapia: As injeções de insulina são indispensáveis no tipo 1 e necessárias para alguns pacientes com o tipo 2. Hoje existem canetas com agulhas finíssimas, que facilitam a aplicação e causam muito menos desconforto que antigamente. Nosso pâncreas secreta a insulina basal (um pouco ao longo do dia) e em bolus (em quantidades maiores quando a glicose aumenta naturalmente ou após as refeições). Assim, a insulinoterapia tenta seguir essa lógica: existem produtos de ação ultrarrápida, de ação intermediária ou de longa duração. O esquema de aplicação e as doses são definidas pelo médico e também podem depender dos resultados da glicemia. Já existe uma versão insulina inalável de ação rápida, mas seu uso é limitado.
Antidiabéticos orais: Esses medicamentos ajudam a manter a glicemia sob controle e possuem mecanismos de ação diferentes: diminuem a produção hepática de glicose (é o caso da metformina, uma biguanida que costuma ser a droga de primeira escolha); aumentam a secreção de insulina (sulfonilureias e glinidas); diminuem a velocidade de absorção dos glicídios (inibidores das alfaglicosidases); e/ou aumentam a utilização de glicose (glitazonas). Também há outras classes (miméticos e análagos do GLP-1, e inibidores da DPP-4) são capazes de aumentar a secreção de insulina apenas quando a glicemia se eleva. Outra classe mais recente (inibidor de SGLT2) pode controlar a glicemia independente da secreção e ação da insulina, mas com risco menor de hipoglicemia. A escolha dos antidiabéticos depende do perfil do paciente, da existência de doenças associadas ou possíveis interações medicamentosas. Alguns deles, por exemplo, podem ajudar na perda de peso e na proteção cardiovascular, enquanto outros são contraindicados para quem tem doença renal, e assim por diante.
É possível controlar o diabetes naturalmente?
Muitos pacientes com diabetes podem, no início, ter bons resultados apenas com dieta e exercícios, mas é importante seguir sempre a orientação médica. É preciso tomar muito cuidado com fitoterápicos que prometem baixar a glicose, chás, dietas milagrosas e jejuns que prometem tratar o diabetes naturalmente. Os especialistas esclarecem que não há evidências suficientes de que isso funcione. Existem diversos estudos científicos que demonstram benefícios de certas substâncias ou alimentos para o controle do diabetes, mas eles não substituem outras medidas.
Complicações da doença
Sem o tratamento adequado, o paciente com diabetes passa longos períodos com hiperglicemia, o que tem um efeito tóxico para vasos sanguíneos e o organismo como um todo. Mas é importante lembrar que, mesmo seguindo todas as orientações, existem complicações que não podem ser evitadas. Os níveis de glicose no sangue não dependem apenas da alimentação ? qualquer infecção, doença e até mesmo questões psicológicas podem ter influência.
- Hipoglicemia: Em geral, ocorre quando a glicemia fica abaixo de 54 mg/dl (abaixo de 70 mg/dl já é preciso entrar em alerta). Mas certos pacientes podem ter problemas com níveis mais altos, em torno de 80 mg/dl. Exagerar nos exercícios, pular refeições, comer mal, exagerar na medicação e ingerir álcool são causas comuns. Os sintomas possíveis são: tremedeira, nervosismo, raiva, tristeza, suores, calafrios, taquicardia, confusão mental, fome, náusea, tontura, fraqueza, formigamento na boca, visão embaçada, pesadelos ou choro durante o sono, convulsões ou desmaios. O que fazer: consumir de 15 a 20 gramas de carboidrato (como 1 colher de chá de açúcar, mel ou uma bala). Quando a pessoa perde a consciência, é preciso que outra pessoa aplique uma injeção de glucagon, hormônio que ajuda o fígado a liberar glicose. O médico pode orientar sobre a compra desses kits. Em caso de convulsão, é preciso virar a cabeça da pessoa para o lado, para evitar a obstrução das vias aéreas.
- Hiperglicemia: Mesmo após iniciado o tratamento, é comum haver episódios de hiperglicemia. Isso pode ocorrer se a dose de insulina ou dos remédios estiver incorreta, por excessos na alimentação, estresse, gripes ou por causa do ?fenômeno do alvorecer? — por volta das 4h30 da manhã, o organismo libera naturalmente mais glicose para preparar o corpo para o dia. O ajuste da medicação ou medidas como tomar água e fazer uma caminhada depois de comer podem ser úteis. Os sintomas mais comuns são: sede e aumento da vontade de urinar. Atenção: se a glicose estiver alta demais (acima de 240 mg/l), pode haver os exercícios não são recomendados, por causa da complicação abaixo. E se a glicemia chega a 500 mg/l é preciso ir para o hospital para ser hidratado com soro.
- Cetoacidose diabética: Uma emergência médica mais comum no tipo 1. Quando falta insulina, o nível de glicose sobe e o organismo passa a usar gordura como fonte de energia, o que resulta na formação de cetonas. Essas substâncias alteram o pH do sangue, e se o quadro não for tratado a pessoa pode até morrer. Os principais sintomas são: sede, boca seca, aumento da frequência urinária, mal-estar, náusea, vômito, hálito com cheiro de acetona, taquicardia, fraqueza, sonolência, confusão, dor abdominal, respiração ofegante e coma (em 10% dos casos). Quando isso acontece a pessoa deve ser levada ao pronto-socorro imediatamente.
- Doença renal: Os rins funcionam como um filtro que remove resíduos do sangue. Substâncias muito pequenas passam pelos capilares e são eliminados pela urina, enquanto as moléculas grandes de proteína continuem na circulação. A hiperglicemia pode comprometer essa capacidade a longo prazo. Quando pequenas quantidades de proteína aparecem na urina (microalbuminúria), é possível evitar o agravamento do quadro com tratamento. Mas quando as quantidades aumentam (macroalbuminúria), os rins perdem sua capacidade de filtragem, e o paciente passa a precisar de hemodiálise e transplante. Fatores genéticos e pressão alta também interferem no risco.
- Neuropatia: O controle inadequado da glicose, bem como excesso de peso, tabagismo, pressão alta e doença renal podem causar alterações nos nervos periféricos, causando dores fortes, contínuas ou que surgem de repente, com o mínimo de estímulo, bem como formigamento e ardência. Também é comum o suor diminuir. Com o passar do tempo, a tendência é que haja perda de sensibilidade.
- Problemas na pele: O excesso de açúcar no sangue favorece a desidratação. Assim, quem tem diabetes tem maior propensão a pele seca, coceira e infecções por fungos e bactérias. Além disso, a doença prejudica a vascularização (circulação de sangue nos vasos sanguíneos) e a cicatrização é dificultada.
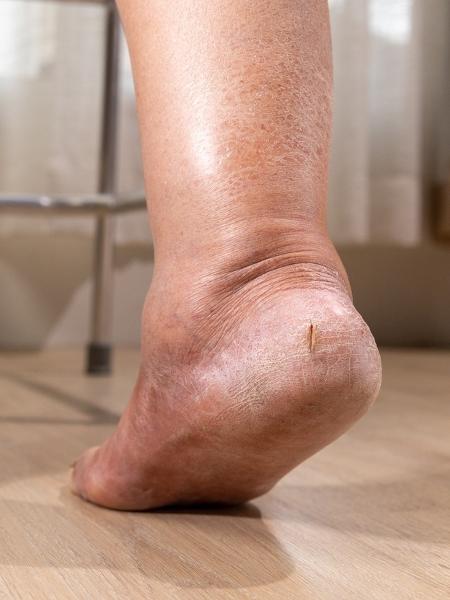
- Problemas nos pés: Para quem tem diabetes, qualquer ferida nos pés pode causar complicações. A neuropatia e a má circulação podem afetar a sensibilidade nos membros inferiores e fazer com que o paciente não perceba um machucado, que pode ter origem em rachaduras causadas pelo ressecamento da pele. Tudo isso pode resultar em infecções mais graves, que podem ter como consequência a amputação. Hidratação adequada, uso de sapatos apropriados e avaliação médica de qualquer machucado podem evitar complicações.
- Problemas de visão: Pessoas com diabetes têm risco 40% mais alto de desenvolver glaucoma, caracterizada pela pressão elevada nos olhos. O problema é tratado com medicamentos ou cirurgia. Também têm uma tendência 60% maior de ter catarata, quando a lente do olho, o cristalino, fica opaca. Em casos avançados é preciso operar. Outra complicação frequente são as retinopatias, ou seja, doenças que afetam a retina. O tipo mais comum é o não proliferativo, que pode causar edema (inchaço) na mácula, fazendo a visão embaçar. O tratamento adequado pode levar à recuperação. Se isso não ocorrer, com o passar dos anos é possível uma retinopatia de tipo proliferativo, bem mais perigoso. Os vasos sanguíneos ficam obstruídos e deixam de levar oxigênio à retina. Houve grandes avanços no tratamento da retinopatia diabética, e quanto maior cedo a doença é diagnosticada, menor o risco de o problema evoluir para cegueira.
- Problemas sexuais: Como o diabetes descontrolado afeta a circulação sanguínea, a disfunção erétil é mais comum em pacientes com diabetes, bem como distúrbios na ejaculação. No caso das mulheres, pode haver falta de desejo, dificuldades de lubrificação e para obter o orgasmo.
- Problemas bucais: Nossa saliva contém glicose, mas níveis altos podem facilitar o crescimento da placa bacteriana. Boca seca também pode ser um sintoma comum, o que contribui para o aumento do risco de cáries, gengivite ou mau hálito. Consultas regulares ao dentista e higiene adequada ajudam a evitar problemas.
- Doenças cardiovasculares: A doença pode afetar os vasos sanguíneos, aumentando o risco de infarto e derrames. Por isso, o controle de outros fatores de risco, como hipertensão, obesidade, tabagismo, colesterol e triglicérides precisa ser levado ainda mais a sério por quem sofre de diabetes.
Diabetes e saúde mental
A depressão é duas vezes mais frequente nos pacientes do que na população geral, e afeta cerca de 20% dos pacientes, em especial as mulheres. Especialistas acreditam que o transtorno pode ter relação com dificuldades ligadas ao tratamento, como as restrições alimentares, fatores genéticos e alterações neuroquímicas ou neurovasculares. A preocupação excessiva em manter a glicose estável também é uma fonte de ansiedade, e muitos pacientes podem ter insônia, tensão muscular, irritabilidade e outros sintomas típicos.
Restrições dietéticas, estresse e alterações no peso também podem aumentar a propensão a transtornos alimentares como a anorexia e a bulimia, ainda mais entre mulheres jovens, que podem se preocupar muito com a aparência. Muitos especialistas chegam a utilizar o termo ?diabulimia?. É frequente que adolescentes com diabetes tipo 1 alterem a dosagem de insulina aplicada para emagrecer, uma medida perigosa à saúde.
Veja também
- Novidade no tratamento da diabetes: cientistas criam insulina em pílula
- Diabetes: veja 5 coisas estranhas que podem causar a doença
- É mulher e trabalha muito? Jornada longa semanal aumenta risco de diabetes
Novas tecnologias para combater o diabetes
Embora já exista um tipo de insulina inalável aprovado para uso, a expectativa é que essas tecnologias se desenvolvam e permitam que, nos próximos anos, seja possível substituir as picadas. Pessoas que precisam de múltiplas injeções ao dia e um controle mais rigoroso podem utilizar uma bomba de infusão de insulina, um aparelho pequeno inserido sob a pele que mede constantemente a glicose e ajuda a controlar a quantidade necessária de hormônio.
?Eles também ajudam a monitorar os picos glicêmicos noturnos, o que é muito importante?, Maria Fernanda Barca, membro da Sociedade Brasileira de Endocrinologia e e Metabologia (SBEM). Alguns tipos são pequenos como uma moeda, não causam o incômodo da picada, permitem o monitoramento à distância (o que é bom para quem tem filhos com a doença) e até avisam quando a pessoa está com o açúcar baixo demais, o que é fundamental para pacientes que têm o problema durante o sono (essa é uma causa frequente de derrame entre idosos) ou tem hipoglicemia assintomática. Outros já corrigem a hipoglicemia com glucagon.
Já existem algumas versões desse tipo de tecnologia, nos Estados Unidos e na Europa, que se parecem muito com um pâncreas artificial. Mas, infelizmente, os preços ainda são um obstáculo para todos esses novos aparelhos. A tendência é que eles se tornem mais acessíveis para os pacientes no futuro, o que não só vai facilitar o controle da doença, como reduzir o risco de complicações a longo prazo.
Muitos pacientes com diabetes tipo 2 e excesso de peso deixam de ter os sintomas da doença após serem submetidos à cirurgia bariátrica ou de redução do estômago. O Conselho Federal de Medicina (CFM) inclusive aprovou uma resolução, em 2017, que indica o procedimento para quem tem Índice de Massa Corporal (IMC) entre 30 kg/m2 e 34,9 kg/m2 (o que inclui pessoas com sobrepeso e obesidade grau I), desde que não tenham tido sucesso com medicamentos. Estudos já demonstraram os efeitos antidiabéticos da cirurgia, mas os especialistas não falam em cura, já que não existem evidências de longo prazo. Além disso, toda operação desse tipo envolve riscos.
Para os indivíduos com diabetes tipo 1 que não conseguem controlar adequadamente a glicemia com insulina e medicamentos, tem-se considerado o transplante de pâncreas, ou, ainda de ilhotas pancreáticas ou células-tronco, o que seria menos invasivo. Esses procedimentos ainda não são rotina no país e também envolvem riscos, uma vez que é preciso tomar medicamentos que reduzem a imunidade.
Há um texto que circula com frequência sobre uma vacina terapêutica que supostamente eliminaria o diabetes de forma definitiva, mas isso ainda não é realidade. A Sociedade Brasileira de Diabetes reforça que estudos com uma substância desse tipo ainda são preliminares e que, infelizmente, ainda não existe cura para a doença.
Como obter ajuda
Receber o diagnóstico de diabetes não é fácil, e o tratamento pode ser desafiador para muita gente. Investir no bem-estar e buscar ajuda especializada sempre que necessário são atitudes fundamentais para que o diabetes não comprometa sua saúde mental, nem que eventuais transtornos psiquiátricos ou psicológicos tornem-se um obstáculo para o controle adequado da doença.
Além de contar com a ajuda da equipe multidisciplinar, um grupo de apoio pode ser útil para trocar experiências, aliviar a angústia e até obter dicas práticas para o dia a dia. Também é bom saber que existem outras pessoas na mesma situação. Amigos e parentes podem trazer um incentivo para fazer as modificações necessárias no estilo de vida, por isso é importante não ter vergonha de pedir ajuda ou dizer o que não agrada na atitude deles em relação à doença.
Como ajudar quem tem diabetes
Se você tem um filho com diabetes, é fundamental informar à escola, explicar à equipe responsável a rotina do tratamento e como agir em caso de hipoglicemia, hiperglicemia ou em outras emergências. Crianças precisam de ajuda para controlar o diabetes, mas, aos poucos, é importante que elas assumam algumas tarefas e aprendam a lidar com a doença. ?É importante que o paciente com diabetes tipo 1 tenha uma turma, com gente da mesma idade, para saber que ele não é o único que tem que tomar picadas e insulina?, diz Maria Fernanda.
Parentes e eventuais cuidadores também devem entender a doença e o tratamento, saber reconhecer sintomas de hipo ou hiperglicemia, e o que fazer no caso dessas ou de outras emergências. ?Acompanhar o paciente nas consultas médicas, incentivar a prática de exercícios e o controle da dieta, verificar a presença de bolhas ou feridas nos pés, impedir o fumo e ficar de olho caso quando houver ingestão de álcool são outras dicas?, sugere Vanessa Pirolo, que tem diabetes tipo 1 e atua na área de advocacy na ADJ Diabetes Brasil.
Outra dica importante, da endocrinologia Maria Edna de Melo, presidente da Associação Brasileira para o Estudo da Obesidade e Síndrome Metabólica (Abeso), é não cair na tentação de tentar ajudar alguém com diabetes com informações de fonte duvidosa. Infelizmente, há muitas falsas promessas para emagrecer ou curar o diabetes por aí, e por mais que as pessoas queiram ajudar, podem acabar atrapalhando. ?É importante não entrar em modismos de redes sociais ou sites: na internet as pessoas escrevem o que querem?, ressalta Maria Edna.
Fontes: Maria Edna de Melo, endocrinologista da Abeso; Maria Fernanda Barca, endocrinologista da SBEM; Sociedade Brasileira de Diabetes; Sociedade Brasileira de Endocrinologia e Metabologia (SBEM); National Institutes of Health (NIH, Institutos Nacionais de Saúde dos EUA); American Diabetes Association (ADA)












ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.